Artrodesis cervical posterior (instrumentación con tornillos en masas laterales o pedículos cervicales)
La Artrodesis cervical posterior (instrumentación con tornillos en masas laterales o pedículos cervicales) se plantea en pacientes con dolor cervical crónico, rigidez y, a menudo, irradiación a los brazos o dificultades para caminar y mantener el equilibrio. Suelen haber probado medicación, fisioterapia u otros tratamientos sin la mejoría necesaria y las imágenes muestran inestabilidad, deformidad o compresión por detrás. El procedimiento permite descomprimir la médula y las raíces y fijar varios niveles desde la parte posterior del cuello mediante tornillos, barras e injerto óseo, aportando una estabilización sólida. La indicación es individualizada y se basa en la clínica, la exploración neurológica y la resonancia o el TAC para proteger la función neurológica y frenar la progresión de los síntomas.

¿Qué es la Artrodesis cervical posterior?
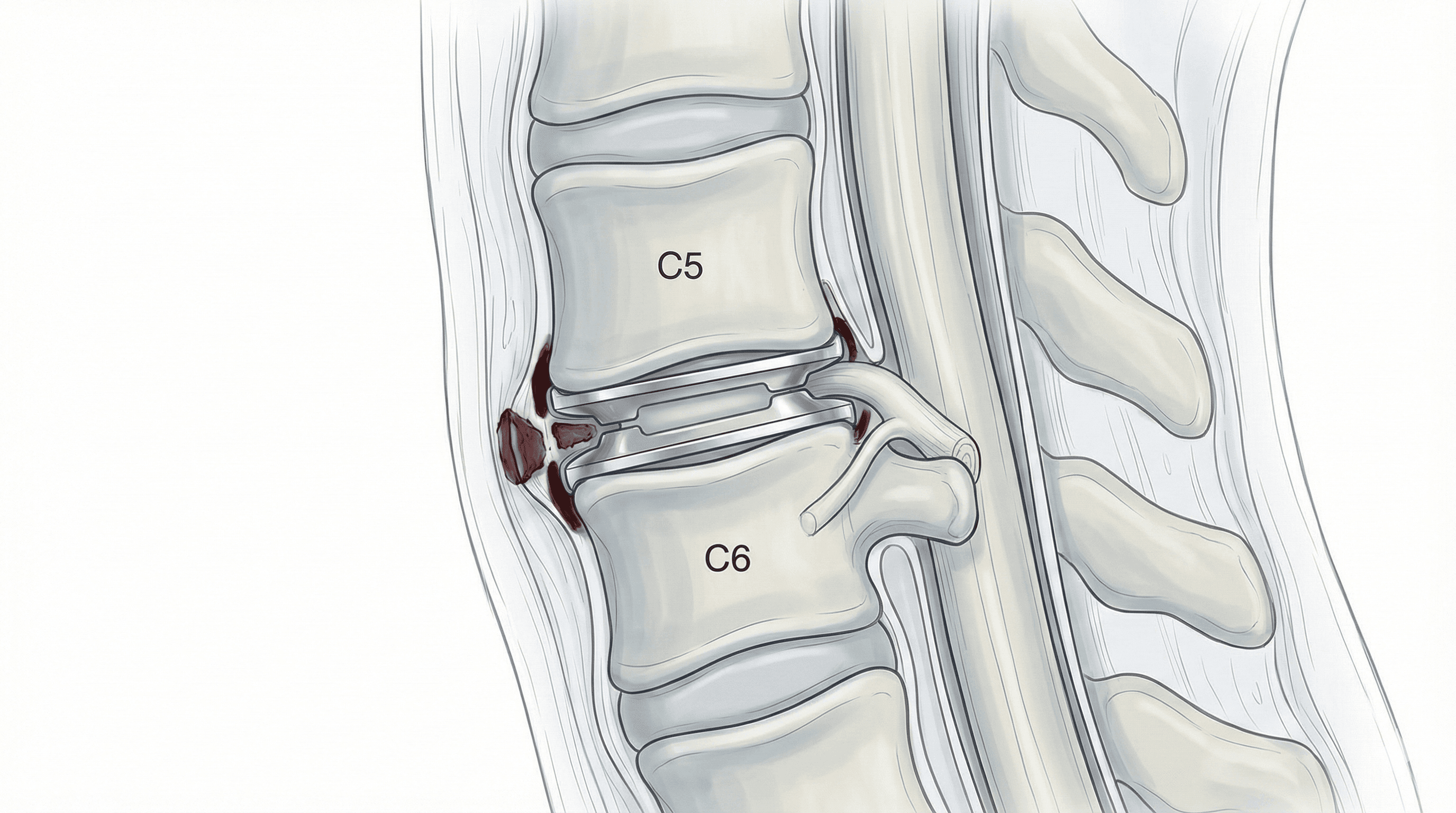
La Artrodesis cervical posterior es una cirugía de estabilización realizada desde la parte posterior del cuello. Se colocan tornillos en las masas laterales o pedículos de las vértebras, conectados con barras, y se añade injerto óseo para lograr una fusión sólida, corrigiendo o previniendo la inestabilidad y protegiendo la médula y las raíces. Permite, además, descompresiones amplias por detrás como laminectomías o foraminotomías cuando se necesita.
Síntomas y signos a tener en cuenta
En estos casos conviene vigilar:
¿Cuándo está indicada esta cirugía?
¿Cómo es el procedimiento paso a paso?
1.Preparación antes del tratamiento
Se realiza exploración neurológica detallada y revisión minuciosa de las imágenes para definir niveles a descomprimir y fijar. Se explican objetivos, abordaje, alternativas y riesgos, resolviendo dudas. Se indican normas de ayuno, ajustes de medicación (especialmente anticoagulantes y antiagregantes) y se valoran comorbilidades con anestesia antes de firmar el consentimiento.
2.Durante el procedimiento
Bajo anestesia general, el paciente se coloca habitualmente boca abajo con la cabeza sujeta. Se hace una incisión posterior en la línea media y se expone el hueso. Se colocan tornillos en masas laterales o pedículos, guiados por referencias anatómicas, radiología intraoperatoria y, en ocasiones, navegación. Pueden realizarse laminectomías o foraminotomías para descomprimir la médula y las raíces. Se conectan las barras, se coloca injerto óseo para favorecer la fusión y se cierra la herida, dejando drenaje si es necesario.
3.Postoperatorio inmediato
Tras la cirugía se monitorizan constantes, función neurológica y dolor en reanimación, y luego en planta. Es habitual dolor muscular en la nuca y hombros controlado con analgésicos. La movilización comienza de forma progresiva (sentarse, ponerse de pie y caminar) a menudo en las primeras 24–48 horas. La estancia hospitalaria suele ser de 3–5 días según dolor, fuerza, marcha y evolución de la herida.
Recuperación y vida diaria
La recuperación es progresiva y puede ser más lenta que en abordajes anteriores por la musculatura posterior. Las primeras semanas son frecuentes el dolor muscular, la fatiga y la rigidez cervical. La movilización básica inicia pronto, evitando esfuerzos, cargas y movimientos bruscos. La vuelta al trabajo de oficina suele valorarse entre 4 y 6 semanas; los trabajos físicos o con riesgo de caídas pueden requerir 3–4 meses o más. Fisioterapia, fortalecimiento y corrección postural son claves. Ante fiebre, inflamación intensa, empeoramiento del dolor, nueva debilidad o cambios en la marcha, se debe consultar de inmediato.
Riesgos y posibles complicaciones
Riesgos generales: complicaciones de anestesia general, infección de la herida, sangrado, hematoma y trombosis venosa.
Riesgos específicos: lesión de la médula o raíces con posible empeoramiento de fuerza o sensibilidad; falta de fusión ósea (pseudoartrosis); malposición de tornillos que puede requerir revisión; dolor cervical residual o crónico; progresión de la degeneración en segmentos adyacentes y riesgo de deformidad si no se mantiene buena alineación. Estos riesgos se comparan siempre con el riesgo de no tratar una estenosis o inestabilidad significativa.
Preguntas frecuentes
Otros tratamientos relacionados
¿Te reconoces en estos síntomas?
Si alguno de estos síntomas encaja con lo que estás viviendo y el dolor empieza a limitar tu día a día, podemos valorar tu caso de forma personalizada. El Dr. Ben Ghezala revisará tu historia clínica y tus pruebas de imagen para ayudarte a decidir el mejor tratamiento para ti.
Solicitar valoración con el Dr. Ben Ghezala